現在リウマチを治療中の方のお薬相談
「先月からリウマチの治療を始めたのに、痛みが良くならないです」
「血液検査は良くなったったのですが、まだ手指が腫れるんです」
「長年リマチルとアザルフィジンで治療しているのですが、腫れたり痛みが出ます。このままで良いのでしょうか?」
「生物学的製剤で良くなっていたのに、最近また痛みが出てきて・・・」
「いま大きな病院でリウマチの治療をしてます。クリニックでも診て頂けますか?」
などなど。今現在リウマチの治療をされている方から、色々なご相談を受けることがあります。リウマチは風邪などと違って長い間付き合っていく病気ですし、お薬も特殊ですので色々な質問やお悩みが出てくるお気持ちが良く分かります。そんな現在リウマチを治療中の方からよく頂くご相談に関してお答えし、少しでもお役に立てればと嬉しいです。
- ご相談①:リウマチ治療開始したのに良くならない
-
「先月リウマチと診断されました。メトトレキサートを4週間処方されリウマチの治療を始めたのですが痛みが良くならないです。最初は手指だけだったのですが、最近では膝や肩も痛くなって夜痛くて寝られません。」
⇒診察をさせて頂くと手首・指・膝に大きな腫れがありますし、関節エコー検査でも強い炎症が関節の中に見られます。
リウマチがとても勢いのある状況ですので、メトトレキサートを数か月かけて増やしていってもリウマチが治りきらない可能性が高く、またメトトレキサートを数か月かけて増やしているうちに骨の破壊が起きてしまうと思います。
生物学製剤などの治療を早期に考えてはいかがでしょうか。
メトトレキサートはリウマチの飲み薬の代表で、とっても良いお薬です。ただ最初は少ない量で初めて徐々に体になじませながら増やす必要があるので、十分な量に増やしてしっかり効果が出るのに実は3-4カ月かかるんです。
詳しくご説明すると、メトトレキサート週3錠(6㎎)から初めて、薬の効き目や飲み合わせを確認しながら、1か月に1錠ずつ増やし、3-4カ月かけてメトトレキサートが一番効果がでる週6錠(12㎎)前後に増やす方法になります。
3-4カ月かけてジワジワ効果が出てくるお薬といったイメージがメトトレキサートなんですね。
ただ、今関節エコー検査をさせて頂いたところ、ご相談者さんの手指・肩・膝関節にはとても強い炎症が起きています。
また糜爛(びらん)という小さな骨の破壊がすでに起きてきています。
とても強いリウマチで進行も早いと思われるので、メトトレキサートだけでは数か月痛みを我慢しなくてはいけませんし、また数か月かけてメトトレキサートが週12㎎前後の充分量になってもリウマチを抑えられない可能性が高いかと思われます。
とても強く進行の早いリウマチの場合には、早い段階から生物学的製剤使い、また短期的にプレドニンなどのステロイド剤も一緒に使う事がおすすめです。
リウマチは関節の中に炎症が起きているのですが、火事を想像して頂くと良いかと思います。小さな火事(=弱いリウマチ)でしたら、バケツの水で鎮火できるかと思います。
ただ大きなビル火災(=強いリウマチ)のような時には、バケツの水では鎮火できず、時間がたつうちにどんどん火は広がって周りの建物まで燃え移ってしまいますよね。大きなビル火災では早く消防署に連絡し、早く消防車を呼んで集中放水し一気に鎮火を目指すことが必要になってきます。
まさに、関節エコー検査で強いリウマチであることを早く診断し、生物学的製剤+メトトレキサート+プレドニンなど複数の治療を組み合わせて最初に一気に治療し寛解を目指すのと同じになりますよね。

※弱いリウマチなら飲み薬(バケツの水)鎮火できますが・・・

※強いリウマチはビル火災のイメージです!
飲み薬(バケツの水)だけでなく、早期に生物学的製剤も加えた複数の治療薬(消防車での一斉放水)での鎮火が必要です。
ここで大事なのが、飲み薬でゆっくり治療してよいリウマチなのか、それとも早期に生物学的製剤なども使わないとどんどん悪化する強いリウマチなのかをしっかり見分けることです。
その大切な見分けに役立つのが関節エコー検査です!
正直にお話しすると、生物学的製剤はとっても効き目のあるお薬ですが、飲み薬に比べ値段が高かったり、自己注射を患者さんにお願いする必要があるので、医者としても少し患者さんに遠慮する気持ちが出てきてしまいます。
私自身も関節エコー検査ができるようになるまでは、まずはメトトレキサートで3-4カ月様子をみて、それでも効果不十分であれば生物学的製剤の説明をして・・・といった感じでした。
今思うと、当時の患者さんには大変ご不便をおかけしてしまったと反省しております。
関節エコー検査の修行し使えるようになってからは、腫れている関節にエコーを当てるだけで関節の中を見ることができるので、リウマチの強さを正確に知ることができ、強いリウマチで生物学的製剤が必要な方には自信をもって説明することができるようになりました。
「飲み薬で治療を始めたけど痛みが良くならない」、「むしろ腫れている関節が増えてきている」、「痛みを早く何とかしたい」など、いつでもご相談ください。
まずは関節エコーでリウマチの強さを確認して、必要であれば生物学的製剤の治療なども早めに検討しましょう。
火事と一緒で初期のしっかりした治療で早期鎮火を目指すのがポイントですよ。
- ご相談②:血液検査は良くなったったけれど
-
「2年前にリウマチの診断をしていただいて治療を始めました。確かに最初よりは痛みが無くなったのですが、まだ手首や指が腫れて痛むんです。血液検査は良くなったから大丈夫とは言われているんですが・・・」
⇒おっしゃる通りに、見た目では腫れているのがあまり分かりませんが、関節エコー検査でみると手首・指の関節にまだリウマチが残っています。お薬の調整をさせていただけると良いかと思います。
これはとても多くの方にご相談を頂く内容です。
多くの場合、血液検査が正常になっても腫れや痛みがあるのは、患者さんがおっしゃる通りに関節の中にリウマチが残っていることが多いです。
もちろんリウマチで関節に炎症が起きると血液検査の炎症の数値(CRP)や、軟骨破壊の指標(MMP3)が高くなります。
そして治療によってリウマチが落ち着き関節の炎症が減るとCRPやMMP3といった血液検査も正常になります。
しかし、注意しなくてはいけないのは、CRPやMMP3といった血液検査が正常になってもリウマチが残っている場合が結構あるという事です。
特に、手指や足指の関節は小さいですので関節の中でリウマチの炎症が残っていてもCRPやMMP3の増加量が少なく血液検査では正常になってしまいます。
実際、多くの患者さんで気になる手指や足指に関節エコー検査をすると、患者さんのおっしゃる通りに関節の中にリウマチの炎症が残っていることがほとんどです。
血液検査だけではリウマチが完全に治まっているかは分からないので、ここでもやはり関節エコー検査が大事なんですね。
また中にはリウマチはしっかり治まっていて、痛みや腫れの原因は加齢による軟骨の減少と骨の出っ張り(=骨棘)という事もあります。
これを変形性関節症と言います、よく膝の軟骨が減ることが有名ですが、手指でも同じことが起きるんですね。
その場合にはリウマチの治療を強化しても効果はありませんので、関節エコー検査で痛みや腫れの原因がリウマチなのかをしっかり確認することが大切になります。

- ご相談③:長年飲んでるこの薬で大丈夫?
-
「数年前にリウマチと診断していただきリマチルで治療しているのですが、腫れたり痛みが出る日もあります。
だんだん指の変形が出てきて、肘もまっすぐに伸ばせないようになってきました。
最近アザルフィジンというお薬も追加されたのですが良くなりません。このままで良いのでしょうか?」
⇒関節エコーをさせて頂くと、指・手首・肘に強い炎症がありリウマチが残っています。
また骨の破壊もでてきています。
リマチル、アザルフィジンではリウマチが抑えれられていないのでお薬を見直していきましょう。
リウマチが最初よりは良くなったけど完全には抑えきれていないといった状況は、特に「リマチル」「アザルフィジン」といった昔のお薬で治療をされている方や、「メトトレキサートを週3-4錠(6-8㎎)といった少量で使われている方」に良く見られます。
昔は、リマチル、アザルフィジンといった薬しかなかったので多くのリウマチの方が使われていました。
もちろん、リマチル・アザルフィジンで良くなり進行しない軽いリウマチの方もいらっしゃいます。
その場合にはお薬を変更する必要はありません。
ただ、気を受けなくてはならないにはリマチル・アザルフィジンだけではリウマチが完全には抑えられず、手指が曲がったり、肘が伸ばしきれなくなったりと関節の変形が出て進行してしまう方も多くいらっしゃるという事です。
そのため、現在ではリウマチと診断をしたら、リマチル・アザルフィジンではなくまずはメトトレキサートで治療を始めます。
新しくリウマチを発症された方で、リマチル・アザルフィジンで治療を始める方はあまりいらっしゃらなくなりました。
現在リマチル・アザルフィジンだけで治療されていてリウマチが良くならない場合には、メトトレキサートや生物学的製剤などのしっかりしたリウマチのお薬に変更することで良くなる可能性が十分ありますよ。
またメトトレキサートを使われているのにリウマチが抑えられない方によくみられるのが、メトトレキサートの量が少なすぎることです。
これにはメトトレキサートが販売された当初は週3-4錠(6-8㎎)の少量で使われることが多かったことが影響しております。
その後、メトトレキサート週3-4錠(6-8㎎)では少なすぎて効果が十分発揮されないことやもっと増やしても安全なことが分かり、現在日本ではメトトレキサート週8錠(16㎎)まで増やせるようになっています。
少なくともメトトレキサートが十分に効果を発揮できる量として週5-6錠(10-12㎎)使うことが大切になります。どんなに良い薬でも、量が少なければ効き目もイマイチですよね。
メトトレキサートが週3-4錠(6-8㎎)と少なくリウマチが抑えられていない方は、まずはメトトレキサートを少し増やしてみるだけで改善が期待できるかと思います。
- ご相談④:生物学的製剤が効かなくなっちゃった?
-
「レミケードという生物学的製剤を使っていてすごく調子が良かったのですが、半年前からまた手首や膝が腫れてきました。
血液検査の炎症値(CRP)に高くなってきて、お薬が効かなくなってしまったんでしょうか?」
⇒残念ながら、レミケードを吸着してしまう薬物抗体というのが体にできてしまったために効果が無くなってしまったと思われます。生物学製剤を変更することを考えましょう。
生物学的製剤はリウマチにとってもよく効くお薬で、まさにリウマチの特効薬です。
最初はレミケードという病院で点滴するお薬しかありませんでしたが、現在はエンブレル、オレンシアなどご自宅で注射できるお薬が沢山出てきております。
そんな生物学的製剤の特徴は、リウマチの原因物質(TNF、IL6)や原因細胞(T細胞)にだけピンポイントで効果を発揮するようにバイオテクノロジーを駆使して作った大きなたんぱく質のお薬であるという事です。
リウマチの仕組みを解明したうえで、ここがポイントだなと思われるところを狙って作ったリウマチ専用のお薬になるので、とっても良く効くのですね。
ただそんなリウマチの特効薬である生物学的製剤にも弱点があります。
まず一つは大きなたんぱく質なので、飲み薬にしてしまうと胃や腸で分解されてしまうことです。
分解されるとただの栄養になってお薬の効果が出ません。
そのためどうしても注射で使う必要がでてきます。
そしてもう一つが、大きなたんぱく質であるので、使っているうちに体が異物としてとらえてしまい、お薬を吸着する薬物抗体というものを作ってしまう事があることです。
大きなたんぱく質で体が大きいので目立ってしまい、「なんだあの大きなやつは?見慣れない顔で怪しいやつだな、この体から出ていきなさい」と免疫細胞に目をつけられてしまい追い出されてしまうようなイメージです。
いったんお薬を吸着する薬物抗体ができてしまうと、その後いくら同じ生物学的製剤を使っても体に入るとすぐに吸着されてしまうので効き目が無くなってしまいます。
「お前、この前の怪しいやつだな、顔がわれてるんだぞ。もう体に入ってくるなって言っただろ」とこんどはすぐ免疫細胞に見つかって追い出されてしまいます。
こうなってしまうと、残念ながら他の種類の生物学的製剤に変更するしかなくなります。
ご相談者さんが使われていたレミケードは特にお薬に対する抗体ができやすいお薬になります。
レミケードに対する抗体ができてしまったので、その後いくらレミケードを点滴しても効果が無かったのですね。

(※いったん薬物抗体ができてしまうと、すぐに見つかって体から追い出されてしまいます)
お薬に対する抗体が出来なければ、生物学製剤が効かなくなることが少なくなります。
では、どうしたらお薬に対する抗体でできないようにして、生物学製剤を長く効果的に使えるのでしょうか?
まず大事なのは、最初からお薬に対する抗体ができにくい生物学製剤を選ぶという事です。
レミケードやヒュミラといった生物学製剤に抗体ができやすいのに比べ、エンブレル、オレンシアなどの生物学製剤は抗体ができにくく長く効果的に使うことができます。
次に、メトトレキサートなどの飲み薬も一緒に使うと生物学製剤を吸着してしまう抗体ができにくくなるという事です。
もしレミケードやヒュミラなど抗体ができやすい生物学製剤を使うときや、メトトレキサートを十分量使って抗体ができるのを防ぐ必要があります。
- ご相談⑤:リウマチをクリニックで治療しましょう♪
-
「1年前に手指が痛くなって、近くのクリニックから大きな病院に紹介されリウマチと診断して頂きました。
エンブレルという生物学製剤を使って治療しているのですが、クリニックでも診て頂けますか?」
⇒生物学的製剤の自己注射は当院で特に積極的に治療させて頂いております。
エンブレル、オレンシア、シムジア、ヒュミラ、アクテムラ、シンポニーなど全ての自己注射の生物学的製剤の治療が可能です。
クリニック全体で、現在約200名の方が生物学的製剤で治療されております。
(点滴での生物学的製剤投与は行っておりませんので、ご了承ください。)
昔はリウマチの診断にはMRIという大掛かりな検査が必要であったり、生物学製剤も点滴しかなかったこともあり、大きな病院でMRIでリウマチの診断をして、化学療法室などで生物学的製剤の点滴治療を行っていました。
現在はリウマチの診断にはMRI検査に代わりに、ほどんどが関節エコー検査でできるようになりました。エコーが届かない首・股関節・腰の体の深い場所は今でもMRI検査が必要になりますが、リウマチの症状が出やすい手・指・肘・肩・膝・足首・足指などは関節エコー検査で簡単に見ることができます。
またMRIが右手だけなど体の一部しか検査できず、造影剤という点滴が必要であったり、大きな病院での予約制の検査になってしまうのに比べて、関節エコー検査はクリニックの診察室で気になる関節をその場であちこち見ることができます。
また生物学的製剤の治療も、昔は大きな病院でベッドに寝て血圧や体温を測りながら点滴で行っていたのが、現在はご自宅で月に数回自己注射で済むようになりました。
最初に登場した生物学製剤がレミケードという点滴のお薬ですが、2時間前後の点滴時間が必要なことや、点滴なので血液の中に直接お薬がはいるためアナフィラキシーショックという呼吸が苦しくなったり血圧が下がったりする重いアレルギー反応が出る方がいらっしゃいました。
そのため最初のころはレミケード点滴治療のために入院をしていた時代ありました。
しかし、現在は多くの生物学製剤は現在点滴ではなく皮下注射に変わってきております。
自宅でライフスタイルに合わせて注射ができ、アレルギーが出ても注射した周辺が少し赤くなる程度で安全性が高く、まったく入院で治療をする必要が無くなりました。
もちろん、お薬が効かない難治性リウマチの方や、肺炎などの感染症で入院が多い方など病院でのリウマチ治療が必要な方もなかにはいらっしゃいます。
しかし、多くのリウマチの方はクリニックの外来での治療が可能になりました。
リウマチの検査・治療が大きく進歩したことによって、現在リウマチ診療は専門クリニックで十分できるようになったんですね。受診についてご質問のある方はぜひご相談ださい。
 (※昔の病院での点滴治療から・・・)
(※昔の病院での点滴治療から・・・)
 (※リウマチの治療はご自宅での皮下注射治療に♪)
(※リウマチの治療はご自宅での皮下注射治療に♪)
 (※昔の大掛かりなMRI検査から・・・)
(※昔の大掛かりなMRI検査から・・・)
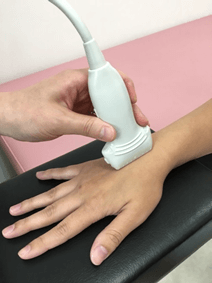 (※リウマチの診断は、その場で検査できる関節エコー検査に♪)
(※リウマチの診断は、その場で検査できる関節エコー検査に♪)